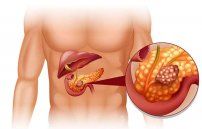
Диагноз «атрофия поджелудочной железы» означает, что уменьшился объем внутреннего органа, что проявляется внешнесекреторной (пищеварительные ферменты) и внутрисекреторной (выработка инсулина и глюкагона) недостаточностью функциональности.
В большинстве картин патогенез обусловлен хронической формой панкреатита, сахарным диабетом, соматическими патологиями с выраженным истощением, циррозом печени, нарушением кровообращения. Иногда причиной выступает опухолевое новообразование.
Для постановки точного диагноза осуществляется дифференциальная диагностика. Учитывают лабораторные результаты, которые показывают недостаток пищеварительных ферментов и малую концентрацию инсулина.
Обязательно проводится ультразвуковое исследование, которое подтверждает уменьшение железы, патологическое изменение паренхимы. Терапия состоит в назначении заместительного лечения. Рекомендуют ферментные лекарства, инсулин, таблетки для восстановления кишечной микрофлоры.
Патогенез атрофических изменений в поджелудочной
Атрофические изменения поджелудочной железы бывают физиологическими, когда развиваются вследствие естественного процесса старения организма. Они сопровождаются тяжелыми истощающими болезнями.
Помимо этого, атрофия – это исход любой формы хронического панкреатита, при этом существенная часть стромы 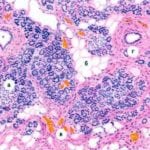
В норме вес внутреннего органа варьируется от 80 до 90 г. Если наблюдаются аномальные изменения в нем, то он уменьшается до 30-40 г и ниже. Происходит изменение самой структуры органа. Для недуга характерно появление избыточного количества соединительной ткани.
Атрофия поджелудочной железы возникает по следующим причинам:
- Возникновение жировой дистрофии органа.
- Осложнение сахарного диабета.
- Злоупотребление спиртным, курением.
- Язва двенадцатиперстной кишки, желудка.
- Неправильное питание.
- Аутоиммунные патологии, поразившие брюшную полость.
- Резекция ПЖ.
Отдельное место занимает атрофический панкреатит на фоне сахарного диабета. Эта болезнь характеризуется значительным уменьшением органа вплоть до 20 г, уплотняется его консистенция, поверхность становится бугристой, капсула сращивается с жировыми тканями, близлежащими органами.
Липоматоз тоже предстает атрофичной формой болезни ПЖ. Хоть эта болезнь и характеризуется нормальными размерами органа либо его увеличением, но его большая часть замещается жировой тканью, в которой прослеживаются отдельные железистые сегменты. В 80% картин при таком заболевании островковый аппарат и эндокринная функция сохраняются.
В группу риска попадают пациенты, у которых имеется генетическая предрасположенность, алкогольная зависимость, травмы брюшной полости, инфекционные болезни внутренних органов, калькулезный холецистит.
Клинические проявления атрофии
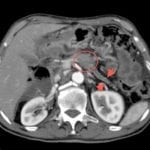
В независимости от причины и провоцирующих факторов, у всех пациентов наблюдается недостаточность эндокринной и экзогенной природы. Внешнесекреторная недостаточность сопровождается понижением выработки ферментов пищеварения, электролитов, которые способствуют нейтрализации содержимого желудка, помогая обеспечить нормальную среду для панкреатических ферментов.
Пациенты жалуются на нарушение работы пищеварительного тракта, что чаще всего проявляется:
- Поносом.
- Ухудшением аппетита.
- Снижением массы тела.
Наиболее ранний симптом экзокринной недостаточности – увеличенное выведение жира вместе с фекалиями. Данный симптом выявляется на фоне понижения продуцирования на 10% от нормального значения.
Больной начинает быстро худеть. Это обусловлено тем, что нарушается процесс переваривания пищи, всасывания питательных компонентов в желудочно-кишечном тракте, происходит уменьшение аппетита. Если у человека хронический атрофический панкреатит, то лабораторные анализы показывают значительный дефицит витаминов и минеральных веществ.
Эндокринная недостаточность выявляется расстройством обмена углеводов, которое протекает наподобие гипергликемического синдрома.
При этом только половина пациентов жалуется на симптомы диабета (учащенное мочеиспускание, сухость во рту, частое посещение туалета и пр.).
Дифференциальная диагностика
При обследовании пациента в 90% клинических картин диагностируется дефицит веса. Кожа истончается, становится чрезмерно сухой. Нередко присутствуют шелушащиеся элементы. При этом пальпация не позволяет «ощутить» уменьшение внутреннего органа.
Когда патогенез базируется на возникновении панкреатита, то при пальпации пациент жалуется на болезненные ощущения либо выраженный дискомфорт. Результаты биохимического анализа крови показывают, что снизилась активность пищеварительных ферментов.
Копрограмма помогает выявить жир в фекалиях (стеаторею). Как правило, в каловых массах обнаруживается более 10% от потребления в сутки. Значительно увеличивается количество мышечных волокон в испражнениях, что является отклонением от нормы.
В большинстве случаев исследование на концентрацию глюкозы свидетельствует о ее существенном увеличении, что требует дополнительного посещения таких врачей как эндокринолог либо диабетолог.
Другие методы определения болезни:
- Проведение ультразвукового исследования ПЖ показывает патологическое уменьшение внутреннего органа. Структура становится плотной, увеличивается эхогенность, контуры неровные.
- МРТ рекомендуется в тех случаях, когда УЗИ не предоставило полной информации и требуется дополнительная детализация, чтобы определить оптимальную тактику терапии.
- РХПГ назначают, чтобы оценить состояние протоков, найти изменения, которые обычно сопровождают панкреатит хронической формы. Благодаря такой медицинской манипуляции можно диагностировать уменьшение панкреатических протоков, извилистость и неровность стенок.
- Ангиография необходима в тех случаях, когда медицинский специалист подозревает опухолевый процесс. Процедура позволяет опровергнуть или подтвердить предположение.
Обязательно проводится биопсия ПЖ. При лабораторном исследовании взятого образца оценивают степень фиброза и разрушения паренхимы, состояние железистых элементов и областей, которые вырабатывают инсулин.
Такой метод диагностики позволяет озвучить прогноз болезни.
Медикаментозное лечение атрофии поджелудочной железы
Требуется уделить внимание нехватке белковых веществ в организме, энергетическому дефициту, корректировать недостаток витаминов и минеральных веществ. Так как никотин способствует нарушению выработки бикарбонатов во внутреннем органе, от сигарет нужно отказаться.
Основная ориентация консервативного лечения состоит в заместительной терапии функциональности внешнесекреторной и внутрисекреторной секреции. Чтобы компенсировать данные процессы рекомендуются ферментные лекарственные средства.
Чтобы получить желаемый терапевтический эффект, медикаменты должны характеризоваться высокой степенью активности липазы, не должны разрушаться под воздействием желудочного сока. При этом таблеткам необходимо способствовать быстрому высвобождению ферментных веществ в тонком кишечнике, активно содействовать пищеварительному процессу.
Микрогранулы соответствуют всем описанным требованиям. Так как именно липаза быстрее всего теряет активность, поэтому коррекция осуществляется с учетом ее содержания в медикаменте и интенсивности стеатореи (содержание жира в кале).
Эффективность рекомендуемой терапии определяется: степенью уменьшения стеатореи и концентрацией эластазы в фекалиях. Ферментные препараты помогают добиться следующего лечебного результата:
- Уменьшают вторичный энтерит.
- Нормализуют микрофлору в кишечнике.
- Способствуют улучшению обмена углеводов.
Чтобы снизить выраженность болезненных ощущений, назначают лекарства, которые относятся к анальгетикам и спазмолитикам. Дозировка определяется в индивидуальном порядке, зависит от интенсивности болевого синдрома. Рекомендуют инъекции Папаверина, Но-шпу, Анальгин и др. препараты.
Чтобы скорректировать эндокринную недостаточность необходимо введение инсулина. При атрофических изменениях не наблюдается отмирания островковых клеток, поэтому гормон вырабатывается, но в малой концентрации. Доза и кратность применения инсулинотерапии зависят от течения заболевания, этиологии болезни, результатов суточного исследования глюкозы в организме.
Важным условием является коррекция пищеварительных функций, в частности, нормализация микрофлоры кишечника. Поэтому используются пробиотики и пребиотики.
Дополнительно рекомендуют препараты, содержащие витамины. Также надо восполнить дефицит следующих минеральных компонентов:
- Магний.
- Цинк.
- Медь.
Биологически активные добавки могут назначаться в виде нескольких препаратов, либо одного средства, которое одновременно включает в свой состав необходимые вещества.
Хирургическое вмешательство осуществляется в специализированных клиниках. Процедура подразумевает трансплантацию островков Лангерганса с последующей резекцией поджелудочной железы и заместительным ферментным лечением.
Так как атрофические изменения ПЖ – следствие тяжелых патологий с выраженными расстройствами общего состояния больного, оперативное лечение назначается редко.
Прогноз и профилактика

Определение патогенеза патологического процесса, устранение «первоисточника» — основной болезни, своевременное начало терапии – все эти моменты позволяют достичь хороших лечебных результатов и благоприятного прогноза.
В качестве профилактики отзывы пациентов рекомендуют использовать способы народной медицины. Они помогают улучшить функциональность поджелудочной железы, способствуют улучшению пищеварения, предотвращают серьезные нарушения в организме.
Для терапии используют лекарственные растения – боярышник, укроп, перечную мяту, аптечную ромашку и др. Поддержать работу органа помогает такой рецепт: смешать три столовых ложки семян укропа и такое же количество мяты, добавить 2 столовых ложки боярышника, одну столовую ложку аптечной ромашки. Залить кипятком. Отфильтровать. Принимать по 100 мл четыре раза в сутки. Курс лечения составляет две недели.
В качестве профилактики рекомендуют придерживаться рекомендаций:
- Отказ от курения, алкоголя.
- Своевременная терапия имеющихся хронических болезней.
- Сбалансированное и рациональное питание.
- Поддержание требуемого уровня ферментной активности.
- Ведение активного образа жизни. Умеренные физические нагрузки при панкреатите, особенной йога и ходьба, будут очень полезными.
Атрофия поджелудочной железы – тяжелое заболевание, поэтому при появлении болезненных ощущений в эпигастральной области следует посетить медицинское учреждение. Чем раньше начать лечение, тем благоприятнее прогноз.
О функциях и патологиях поджелудочной железы рассказано в видео в этой статье.