Диабетическая нейропатия – это комплекс осложнений сахарного диабета. Неблагоприятные последствия развиваются при поражении НС, иногда мышц. Однако диагностика такого состояния затруднена, так как для него характерно бессимптомное течение.
Согласно статистике, когда нарушается толерантность к глюкозе, осложнения возникают в 11% случаев, а при диабете 2 типа диабетическая нейропатия обнаруживается у 28% больных. Ее опасность в том, что почти у 80% диабетиков при отсутствии лечения на ногах образуются трофические язвы.
Одним из редких видов диабетической нейропатии является пояснично-крестцовый радикулоплексит. Амиотрофия характерна для диабета 2 типа.
Зачастую болезнь развивается у инсулиннезависимых пациентов, возрастом 40-60 лет. Это происходит после диабетической микроангиопатии в результате аксонального поражения.
Морфологический дефект сосредотачивается в зоне клеток корешков и стволов периферических нервов и рогов спинного мозга.
Факторы возникновения и симптоматика
Есть данные, указывающие на систему комплемента, эндотелиальных лимфоцитов, экспрессии иммунореактивных цитокинов и воздействие цитотоксических Т-клеток. Также были зафиксированы случаи инфильтрации полинуклеарами венул (посткапиллярных). При этом в корешках и нервах выявлялась разрушение и дисфункция аксонов, скопление гемосидерина, утолщение периневрия, местная демиелинизация и неоваскуляризация.
Кроме того, атрофия мышц у диабетиков обусловлена некоторыми предрасполагающими факторами:
- возраст – старше 40 лет;
- пол – чаще осложнение встречается у мужчин;
- злоупотребление алкоголем, что усугубляет течение нейропатии;
- рост – болезнь более распространена среди высоких людей, у которых нервные окончания более длинные.
Асимметричная моторная проксимальная нейропатия начинается подостро либо остро. Ее симптомы – это боль, ощущение ползания мурашек и жжение в передней части бедра и во внутренней области голени.
Появление таких признаков не связано с двигательной активностью. Чаще всего они возникают в ночное время.
После развивается атрофия и слабость мышц бедра и тазового пояса. При этом больному тяжело согнуть бедро, а его коленный сустав нестабилен. Иногда в паталогический процесс вовлекаются аддукторы бедра, мышечный слой ягодиц и перонеальная группа.
На наличие рефлекторных расстройств указывает выпадение либо угнетение коленного рефлекса при несущественном снижении или сохранении ахиллова. Изредка мышечная атрофия у диабетиков поражает проксимальные отделы верхних конечностей и плечевого пояса.
Выраженность сенсорных расстройств минимальная. Зачастую патология приобретает асиметричный характер. При этом симптомы поражения проводников спинного мозга отсутствуют.
В случае протекания проксимальной диабетической нейропатии чувствительность обычно не нарушается. В основном, болевые симптомы проходят за 2-3 недели, но в некоторых случаях они сохраняются до 6-9 месяцев. Атрофия и парез сопровождают больного не один месяц.
Причем на фоне этих осложнений может произойти необъяснимое похудение, что является основанием для проведения исследований на наличие злокачественных образований.
Диагностика
Для достоверной установки диагноза рекомендовано присутствие хотя бы двух повреждений неврологического характера. Например, изменения в результатах автономных тестов либо признаки сбоя в скорости возбуждения по нервным волокнам.
Для выявления диабетической полирадикулоневропатии проводят ряд лабораторных исследований, включающих:
- общий анализ мочи и крови;
- ревмопробы;
- исследование синовиального вещества;
- МРТ позвоночника (пояснично-крестцовый отдел);
- стимуляционная электронейромиография и игольчатая электромиография.
При диабетической амиотрофии в цереброспинальной жидкости отмечается увеличение концентрации белка. После ЭМГ в параспинальных мышцах нижних конечностей фиксируется мультифокальная денервация или фасцикуляции.
Также диабетическую полирадикулоневропатию дифференцирует с демиелинизирующей полинейропатией, которая развивается у большинства пациентов, имеющих хроническое заболевания эндокринной системы.
При таком заболевании, также как и при амиотрофии, повышается уровень белка в ликворе. Чтобы исключить либо подтвердить его наличие проводится электромиография.
Терапия
Лечение атрофии мышц при диабете может длиться до двух лет. А быстрота восстановления напрямую зависит от компенсации основного заболевания.
Ведущие принципы успешного лечения нейропатии – это:
- постоянный контроль гликемии;
- проведение симптоматической терапии при болевом синдроме;
- патогенетические лечебные мероприятия.
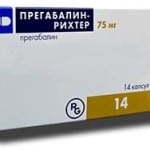
Для ликвидации нейропатической боли назначается Прегабалин (2 р. в день по 150 мг). В дополнение принимают Амитриптилин в низкой дозировке.
Многие врачи отмечают, что при амиотрофии эффективно использование глюкокортикоидов. Но лечить заболевание таким образом можно только в первые 3 месяца его развития.
Если терапия антиконвульсантами и глюкокортикоидами не была результативной, то ее заменяют в/в введением иммуноглобулина. Также могут быть применены цитостатики и плазмофорез.
В этот период важно поддерживать нормальный уровень гликемии. Это поможет снизить влияние оксидативного стресса, увеличить активность природных антиоксидантов и улучшить работу автономных и соматических нервов.
Интенсивная инсулинотерапия при диабете снижает риск появления ДПН и сосудистых нарушений. Но введение гормона не может гарантировать исключение развития осложнений либо поспособствовать значительному регрессу симптомов. Но грамотное контролирование СД – это важное условие, которое необходимо для эффективности патогенетической терапии.
Примечательно, что прием кортикостероидов приводит к возрастанию показателей глюкозы в крови. Поэтому, чтобы минимизировать риск высокой гликемии, пациентов целесообразно переводить на инсулин.
Нередко появлению диабетической амиотрофии способствует оксидативный стресс. Он возникает при избытке свободных радикалов и ослаблении антиоксидантной системы организма.
Поэтому ведущую роль в лечении ДПН занимают антиоксиданты – средства, снижающие оксидативный стресс, воздействующие на патогенез. Благодаря этому препараты используют в профилактических и лечебных целях при поздних осложнениях диабета.
Одним из лучших средств при диабетической полирадикулоневропатии является Альфа-липоевая кислота. Этот препарат снижает негативную и позитивную невропатическую симптоматику.
Тиоктовая кислота – сильный липофилный антиоксидант, обезвреживающий свободные радикалы. Доказано, что введение АЛК предупреждает агрегацию тромбоцитов, активизирует эндоневральный кровоток, повышает концентрацию оксида азота и стимулирует синтез белков теплового шока. Видео в этой статье продолжит тему осложнений при СЛ.
https://www.youtube.com/watch?v=tAdGjVyaYWA