У многих возникает вопрос, чем страшен сахарный диабет? По мнению эндокринологов, не так страшна сама болезнь, как то, к чему она может привести. На фоне сахарного диабета могут развиться крайне неприятные и опасные для жизни последствия.
Все осложнения принято условно разделять на 3 группы – хронические, острые и поздние. К хроническим относят почечную недостаточность и трофические язвы. Среди острых осложнений наиболее распространенными являются кетоацидоз, гипо- и гипергликемическая кома.
Среди поздних последствий наиболее распространенными являются ретинопатия и полинейропатия. Также широко встречается такое осложнение недуга, как диабетическая стопа.
Почечная недостаточность и трофические язвы на фоне диабета
Почему появляется почечная недостаточность? Дело в том, что при сахарном диабете 1 и 2 типа через орган проходит кровь с повышенным содержанием глюкоза. Это приводит к тому, что внутри «клубочков» почек образовывается повышенное давление, а мембрана, расположенная вокруг «клубков» начинает расширяться.
В результате этих факторов капилляры в клубках начинают вытесняться, и на фоне сахарного диабета медленно, но уверенно прогрессирует острая почечная недостаточность.
Проявляет себя недуг следующими признаками:
- Вялость, сопровождающаяся головной болью и сонливостью.
- Диарея, рвота.
- Кожный зуд.
- Появление металлического привкуса во рту.
- Неприятный запах изо рта. Он напоминает запах мочи.
- Одышка. Возникает даже при минимальных физических нагрузках.
- Потеря сознания (в тяжелых случаях).
- Мышечные судороги в ногах. Обычно они усиливаются в ночное время суток.
При появлении характерных симптомов почечной недостаточности рекомендуется сдать анализ мочи на альбумин, анализ мочи на креатинин и анализ крови на креатинин. На основании анализов медик выберет оптимальную тактику лечения.
Как производится лечение данного осложнения? Устранить этот недуг возможно лишь при установке искусственной почки. Но первоначально медик может назначить специализированные препараты, которые позволят отсрочить момент пересадки.
При почечной недостаточности пациенту понадобится постоянно контролировать уровень сахара в крови, показатели артериального давления и количество жира в организме.
Трофические язвы, возникшие на фоне диабета – вот, что действительно страшно. Трофическая язва представляет собой дефект кожного покрова, который в течение длительного срока не заживает. В дефект могут попасть патогенные микроорганизмы, вследствие чего в ране развиваются некротические процессы.
Изначально трофические язвы проявляют себя следующими признаками:
- Конечности становятся нечувствительными к внешним раздражителям.
- Ноги будут холодными даже при условии, что в помещении, где находится диабетик, тепло. Этот симптом свидетельствует о том, что на фоне трофической язвы отмирают нервные клетки.
- Боли в конечностях.
Обычно для лечения диабетических язв применяются хирургические методы. Может быть произведено вакуумирование, кюретах или VAC-терапия. Конкретную манипуляцию подбирает лечащий врач.
Если болезнь не запущена, то можно попытаться избавиться от трофических язв при помощи медикаментозных средств. В таком случае используются следующие группы препаратов:
- Антигистаминные средства.
- Антибиотики с широким спектром действия.
- Антиагреганты.
- Нестероидные противовоспалительные средства.
Также на пораженную конечность пациенту нужно накладывать компрессы с мазями. Обычно используются такие кремы, как Левомеколь или Стрептолавен. Для обмывания язвы используются антисептики. Может применяться Фурацилин, Хлоргексидин или отвар ромашки.
В тяжелых случаях может понадобиться пересадка кожи. Но бывает так, что медикаменты неэффективны. В таком случае производится ампутация пораженной конечности.
Гипогликемическая и гипергликемическая кома
Как проявляет себя данная патология? Изначально больного беспокоит головная боль, повышенная усталость, частое мочеиспускание. С течением времени развивается аритмия и развивается так называемое «дыхание Куссмауля».
О развитии гипогликемической комы также свидетельствует рвота, расширение зрачков, тремор конечностей, повышенная потливость, нарушение зрения. Уровень сахара в крови, как правило, ниже 5 ммоль\л.
Если пациенту не оказать своевременную медицинскую помощь, он теряет сознание. На фоне гипогликемия существует вероятность летального исхода, поэтому первую медицинскую помощь нужно оказать сразу же.
При гипогликемии проделываются следующие манипуляции:
- Диабетику нужно ввести в вену раствор глюкозы. Если его нет под рукой, можно намазать на десны пасту на основе глюкозы или дать больному сладость.
- Обязательно нужно уложить больного таким образом, чтобы он не захлебнулся собственной рвотой.
- Если пациент теряет сознание, то ему за щеку надо положить кусочек сахара.
В условиях стационара пациенту вводят глюкозу (40% раствор). Для быстрого повышения уровня глюкозы в крови также может использовать раствор адреналина. После купирования острой гипогликемии корректируется дозировка инсулина, и назначается соответствующая диета.
Гипергликемическая кома это полная противоположность гипогликемической комы. Гипергликемия является следствием высокого уровня сахара в крови. Обычно она возникает в случае, если пациент не соблюдает медицинские рекомендации.
Например, если больной несвоевременно вводит инсулин, или дозировка инсулина слишком низкая. Также привести к развитию гипергликемии может неправильное введение инсулина, так как многие люди вводят гормон не подкожно, а внутримышечно.
Как проявляет себя приступ гипергликемии? Если прогрессирует данное осложнение, возникают следующие признаки:
- Сильная жажда. Она сопровождается чувством сухости во рту и частым мочеиспусканием.
- Головная боль.
- Кожный зуд.
- Повышенная утомляемость.
- Тошнота или рвота.
- Появление запаха ацетона изо рта.
- Диарея или запор.
Прежде, чем медики окажут пациенту помощь, рекомендуется ввести короткий инсулин и уложить пациента на бок. Также надо обязательно следить за пульсом или дыханием. При необходимости производится массаж сердца или искусственное дыхание.
В условиях стационара пациенту вводят инсулин и используют другие лекарственные средства, способствующие нормализации уровня глюкозы в крови. Для восстановления кислотно-щелочного баланса используется раствор соды.
В процессе реабилитации после гипер- или гипогликемической комы пациенту надо принимать витамины, например, Компливит Диабет.
Ретинопатия и нефропатия при сахарном диабете
Более того, ретинопатия значительно чаще развивается у пациентов, у которых на фоне диабета развивается гипертония, почечная недостаточность или повышается уровень холестерина в крови.
Ретинопатия представляет собой патологию, при которой поражаются сосуды сетчатки глаза. О прогрессировании болезни свидетельствуют такие симптомы, как чувство дискомфорта в глазах, ухудшение зрения, кровоизлияния в глазном яблоке.
Если у больного появляются характерные симптомы ретинопатии, то ему нужно пройти комплексную диагностику. Применяются такие диагностические мероприятия, как:
- Визиометрия.
- Периметрия.
- УЗИ глаз.
- Гониоскопия.
- Элетроретинография.
- Тонометрия.
Лечение патологии может производиться несколькими способами. На первоначальных стадиях ретинопатии применяются медикаменты. Больному назначаются ангиопротекторы и антиагреганты. Они улучшают работу сосудов.
Также лечение может производиться при помощи лазерной терапии или витрэктомии. Эти процедуры являются эффективными, и в большинстве случаев позволяют купировать проблемы со зрением.
Диабетическая нефропатия – это крайне тяжелая патология, характеризующаяся поражением почечных сосудов. При прогрессировании болезни сосуды ущемляются, и почки начинают хуже работать.
Патология проявляет себя следующими признаками:
- Сильная жажда во рту. Она особенно усиливается после еды и в ночное время суток. Жажда сопровождается чувством сухости во рту и отечностью лица.
- Частые мочеиспускания. Несмотря на частые походы в туалет, количество мочи уменьшается.
- Общая слабость, сонливость, головная боль.
- Боли в области поясницы. Они могут отдавать в промежность. Боли в пояснице иногда усиливаются во время физических нагрузок.
- Тошнота или диарея. В тяжелых случаях нефропатия сопровождается постоянной рвотой.
Стоит отметить, что на фоне нефропатии очень часто появляется почечная недостаточность. Именно поэтому при первых проявлениях патологии следует немедленно обратиться к врачу.
Как производится лечение? На 1-2 стадии нефропатии применяются медикаментозные средства, которые снижают уровень сахара в крови. Когда нефропатия переходит на 3 стадию, использовать только сахаропонижающие препараты недостаточно.
В таком случае подключаются мочегонные средства и ингибиторы АПФ блокаторов кальциевых каналов. С помощью медикаментов данного типа можно купировать симптомы нефропатии, и предотвратить дальнейшей прогрессирование патологии.
Если нефропатия переходит на 4-5 степень тяжести, то применять препараты нецелесообразно. В таком случае медики прибегают к диализу. Во время этой процедуры кровь очищается при помощи специализированной аппаратуры.
В крайне тяжелых случаях производится пересадка почки и поджелудочной железы.
Диабетическая стопа: что это и как лечить?
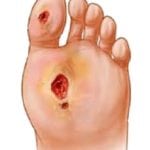
Диабетическая стопа возникает вследствие высокого уровня сахара в крови и нарушения циркуляции крови в сосудах. Вероятность появления патологии возрастает, если на фоне диабета развился артрит или сосудистые заболевания.
Как проявляет себя синдром диабетической стопы? Первым симптомом патологии является снижение болевого порога. Стопа может быть вовсе нечувствительной к внешним раздражителям.
Также признаками патологии являются:
- Снижение температуры стопы. Эта часть конечности становится холодной на ощупь.
- Вросший ноготь. Нередко ногти приобретают черный цвет.
- Появление трещин на пятках. Дефект может гноиться и сильно болеть.
- Грибковые поражения стопы. Обычно они возникают, если в образовавшиеся трещины попадают патогенные микроорганизмы.
- Деформация стопы. Бывает, что при диабетической стопе, косточка большого пальца увеличивается в размерах.
Если своевременно не лечить диабетическую стопу, то может развиться гангрена. В таком случае медики прибегают к ампутации конечности, иначе патологический процесс будет распространяться.
А как лечится синдром диабетической стопы? Пациенту назначаются препараты альфа-липоевой кислоты, медикаменты для улучшения кровообращения и обезболивающие.
Полностью избавиться от патологии помогут такие манипуляции, как лечение гормонами роста, терапия стволовыми клетками или лечение плазменной струей. Также в наши дни применяют экстракорпоральную ударно-волновую терапию. Видео в этой статье наглядно покажет, чем так опасен сахарный диабет для человека.