Прогноз для больных
При выявлении инсулинорезистентности до развития осложнений (диабет, ожирение, атеросклероз, поликистоз яичников) и соблюдении рекомендаций по питанию, физической активности прогноз чаще благоприятный. Удается нормализовать показатели сахара и инсулина в крови.
При регулярном обследовании и ведении здорового образа жизни возможно избежать серьезных последствий.
Инсулинорезистентность возникает при снижении реакции печени, мышц и жировой ткани на инсулин. Ее провоцирует ожирение, наследственная предрасположенность, стрессы, инфекции. На ее фоне прогрессирует атеросклероз, гипертония, сахарный диабет, поликистоз яичников с бесплодием и невынашиванием беременности.
Для выявления необходимы анализы крови на сахар и инсулин, тесты с нагрузкой. Лечение включает питание с ограничением простых углеводов, физическую активность и препараты на основе метформина.
Влияние инсулина на обмен веществ
Инсулин играет очень важную роль в процессе обмена веществ: с ним всё непросто. Он вполне может попасть в организм вместе с утренним приёмом пищи и начать активно работать лишь ночью. Поэтому методика снижения веса во сне предполагает особый режим питания, который специалисты назвали — инсулиновая диета.
Исследования показывают, что основной причиной инсулинорезистентности является избыточный вес, особенно лишний жир в районе талии. Но к счастью, мы в силах помочь организму лучше реагировать на инсулин.
Программа профилактики диабета и других крупных исследования показали, что люди с сопротивлением инсулина часто могут предотвратить или отсрочить развитие диабета путём изменения своего рациона питания, следуя инсулиновой диете и теряя вес.
Симптомы и причины заболевания
Признаков инсулинорезистентности достаточно много, и далеко не все они являются специфичными именно для представленной патологии. Поэтому при появлении одного или тем более двух симптомов рекомендуется обратиться к специалисту
Обращает на себя внимание затуманенность сознания, трудности при попытке сосредоточиться. Еще один симптом того, что развивается инсулиновая резистентность — это повышенные показатели сахара в крови
Проявлением патологии специалисты называют вздутие в области живота. Как отмечают специалисты, наиболее часто кишечные газы продуцируются из углеводов в меню больного, преимущественно из трудноусвояемых. Кроме того, признаки инсулинорезистентности — это:
- сонливость, в особенности после употребления пищи;
- изменение весовой категории в большую сторону, отложение жира в области живота, значительные трудности при попытке похудения;
- повышенное соотношение триглицеридов в крови;
- увеличение показателей артериального давления.
У подавляющего большинства людей избыточный вес формируется, как правило, вследствие сосредоточения жира в области брюшины. На сегодняшний день существуют подозрения, что гормоны, получаемые из такого жира, являются фактором развития инсулинорезистентности. Еще одним симптомом вполне может оказаться депрессия
Специалисты обращают внимание на то, что по причине нарушенных процессов метаболизма образование негативных психологических эффектов (и депрессии в том числе) редкостью не является
Симптомы инсулинорезистентности вполне могут ассоциироваться с повышенным чувством голода
В плане развития представленного патологического состояния обращают внимание на определенные группы риска. Речь идет, в частности, об абдоминальном ожирении, повышенном соотношении триглицеридов, низком уровне «хорошего» холестерина ЛПВП
Кроме того, повышена вероятность развития заболевания для лиц с нарушенной толерантностью к глюкозе или при диабете 2 типа.
Другими провоцирующими факторами вполне может быть артериальная гипертония и микроальбуминурия. В перечне причин нельзя не отметить реактивное инфекционное поражение (стремительно развивающееся), тяжелое заболевание, применение стероидов.
Основы диетотерапии

При этом углеводы должны быть трудно расщепляемыми, например, выпечка из ржаной муки, различные каши, овощи и фрукты. Под запретом мучные изделия, сладости, сахар, ряд фруктов, овощей и продуктов животного происхождения.
Термическая обработка продуктов исключает процесс жарки и тушения с добавлением большого количества растительного масла, ввиду его калорийности. Вообще, вся жирная пища должна исключаться из диетического рациона.
Данная диета запрещает такие продукты:
- мясо и рыбу жирных сортов;
- рис;
- манную крупу;
- сладости, шоколад и сахар;
- сдобу и мучные изделия из пшеничной муки;
- фруктовые соки;
- картофель;
- копчености;
- сметану;
- сливочное масло.
Мнение эксперта
Гусева Юлия Александрова
Специализированный врач-эндокринолог
Задай вопрос
Рацион питания больного должен формироваться только из продуктов с низким гликемическим индексом (ГИ).
Разрешенные продукты
Овощи, фрукты, крупы и продукты животного происхождения должны ежедневно присутствовать на диетическом столе. При употреблении и приготовлении тех или иных продуктов необходимо придерживаться нескольких правил.
Так, фрукты лучше кушать в первой половине дня. Так как поступившая с ними в кровь глюкоза наиболее хорошо усваивается при физической активности человека, которая и приходится на первую половину дня.
Первые блюда готовятся на овощном или же нежирном втором мясном бульоне. Второй бульон готовится так: после первого закипания мяса, вода сливается и заливается новая, на ней и получают бульон для первых блюд. Все же врачи склоняются к овощным супам, в которые мясо добавляется уже в готовом виде.
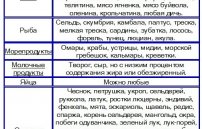
Разрешенные мясные и рыбные продукты, имеющие низкий индекс:
- индюшка;
- телятина;
- курятина;
- крольчатина;
- перепелка;
- куриная и говяжья печень;
- говяжий язык;
- окунь;
- щука;
- минтай.
Рыба должна присутствовать в недельном меню минимум два раза. Исключается употребление икры и молоков.
Для мясных и рыбных продуктов в качестве гарнира разрешаются как овощи, так и крупы. Последние предпочтительней готовить только на воде и не заправлять сливочным маслом. Альтернативой будет растительное масло. Из круп разрешены:
- гречка;
- перловка;
- бурый (коричневый) рис;
- ячневая крупа;
- макароны из твердых сортов пшеницы (не более двух раз в неделю).
Яйца разрешаются при диете не более одно в день, хотя количество белков может быть увеличено, их ГИ равен нулю. Желток имеет показатель в 50 ЕД и содержит повышенное количество холестерина.
Практически все молочные и кисломолочные продукты имеют низкий ГИ, за исключением жирных. Такая пища может стать отличным полноценным вторым ужином. Разрешены такие продукты:
- цельное и обезжиренное молоко;
- сливки 10 %;
- кефир;
- несладкий йогурт;
- ряженка;
- простокваша;
- творог;
- сыр тофу.
Овощи при данной диете составляют половину суточного рациона. Из них готовят салаты и сложные гарниры. Картофель под запретом из-за высокого ГИ, порядка 85 ЕД. Если же решено, изредка добавлять картофель в первые блюда, то следует соблюсти одно правило. Клубни нужно нарезать кубиками и замочить на ночь в холодной воде. Это частично избавит картофель от крахмала.
Овощи с низким индексом:
- патиссон;
- репчатый лук;
- чеснок;
- баклажан;
- помидор;
- огурец;
- кабачок;
- зеленый, красный и сладкий перец;
- горох свежий и сушеный;
- все виды капусты – белокочанная, краснокочанная, цветная, брокколи.
Можно добавлять в блюда пряности и зелень, например – петрушку, укроп, орегано, куркуму, базилик и шпинат.
Многие фрукты и ягоды имеют низкий ГИ. Они употребляются в свежем виде, в качестве салатов, начинок для диабетических выпечек и в создании разных сладостей без сахара.
Допустимые при диете фрукты и ягоды:
- красная и черная смородина;
- черника;
- яблоко, вне зависимости сладкое оно или кислое;
- абрикос;
- нектарин;
- клубника;
- малина;
- слива;
- груша;
- земляника.
Рекомендуемая длительность
Сбалансированная диета для снижения инсулина должна содержать растительную и животную пищу, особой пользой отличается рыба и морепродукты. Рекомендуется добавлять орехи и фрукты, так как в них содержится хром.
Врачи людям с резистентностью к инсулину рекомендуют соблюдать диету на протяжении всей жизни. Если по каким-либо причинам это невозможно, необходимо проводить разгрузочные дни раз в 1-2 недели.
Длительность такого питания зависит от самочувствия больного. Если во время похудения отсутствует чувство голода, нет слабости, усталости или головокружения, можно придерживаться длительное время предложенного меню.
Через 1-2 недели в пищу можно добавлять растительное масло и каши с молоком. Соль необходимо использовать в минимальных количествах. Сахар запрещено употреблять.
Также запрещено вместо воды пить газированные напитки. Алкоголь после диеты можно употреблять в небольшом количестве и редко. Следить, чтобы в нем не содержался сахар.
Эффект от похудения будет продолжительным, если исключить после похудения вредные продукты, ввести физические нагрузки, совершать ежедневные пешие прогулки
Несмотря на окончание периода похудения, важно соблюдать прежний питьевой режим
Люди с резистентностью к инсулину должны строго следить за своим рационом питания.
Лечение не даст положительных результатов, если не соблюдать диету. Это важная составляющая здоровья и отличная профилактика сахарного диабета.
Гликемический индекс продуктов
Понятие ГИ подразумевает под собой цифровой показатель скорости расщепления углеводов после их употребления в пищу. Чем ниже индекс, тем безопаснее продукт для больного. Так, диеты при инсулинорезистентности меню формируются из пищи с низким ГИ, и лишь изредка разрешается разнообразить рацион продуктами со средним показателем.
Способы термической обработки несущественно влияют на возрастание ГИ. Но в данном случает есть несколько исключений. Например, такой овощ, как морковь. В свежем виде она допустима при инсулинорезистентности, так как ГИ равен 35 ЕД, а вот в вареном виде под строжайшим запретом, так как индекс находится в высоком значении.
Индекс делится на три категории:
- до 50 ЕД – низкий;
- 50 – 70 ЕД – средний;
- свыше 70 ЕД – высокий.
| Уровень | Показатель, единицы |
| Низкий | До 50-ти |
| Средний | От 50-ти до 70-ти |
| Высокий | Свыше 70-ти |
Для диабетических больных и для пациентов с инсулинорезистентностью полезными являются продукты с низким гликемическим индексом, поскольку они не приводят к значительному повышению концентрации сахара в крови и помогают похудеть. Продукты со средним значением индекса тоже разрешается включать в ежедневный рацион, но в строго ограниченном количестве.
Многие справедливо считают, что проще всего улучшить резистентность к инсулину при помощи продуктов с низким гликемическим индексом (ГИ).
Гликемический индекс – это скорость, с которой организм усваивает содержащиеся в продуктах углеводы.
Продукты с низким ГИ перевариваются медленно, а с высоким гликемическим индексом могут вызывать резкий подъем уровня сахара в крови, из-за чего поджелудочной железе придется вырабатывать больше инсулина. Поэтому для поддержания здорового уровня сахара в крови следует есть продукты с низким ГИ. К; таким продуктам относятся овощи, фрукты, макароны твердых сортов.
Чем меньше гликемический индекс продуктов, тем легче они будут усваиваться в организме и медленнее перевариваться. Такие блюда надолго оставляют чувство насыщения без эффекта тяжести в животе.
Пациентам, у которых отмечается гиперинсулинемия, необходимо употреблять в пищу продукты с низким или средним гликемическим индексом. От блюд с высоким ГИ нужно отказаться, так как они отрицательно влияют на состояние поджелудочной железы и вызывают резкие изменения уровня глюкозы в крови.
Все это приближает развитие сахарного диабета у людей с предрасположенностью к эндокринным нарушениям.
Инсулиновый индекс – это похожий показатель, который характеризует реакцию (ответ) поджелудочной железы на приём того или иного продукта в виде продукции инсулина. Продукты с низким и средним инсулиновым индексом – это гречневая и овсяная крупа (не хлопья быстрого приготовления), овощи, нежирная рыба и диетическое мясо.
Все вредные и сладкие блюда, как правило, вызывают повышенную выработку инсулина, и поэтому от них таким больным необходимо отказаться.
Разрешенные и запрещенные продукты
От приема большого количества соли необходимо отказаться. Допустимая норма – до 10 грамм в сутки.
Запрещенные продукты – сахар и сладости, содержащие его, жаренная и жирная пища. Нельзя кушать приправы и еду, с усилителями вкуса.
Другие продукты, повышающие инсулин в крови:
- кондитерские изделия;
- спиртное;
- сладкие фрукты (бананы, виноград, изюм);
- мед;
- сдоба, выпечка, белый хлеб;
- соки в пакетах, сладкая газированная вода и напитки.
Чтобы не был повышен инсулин и лишний вес не набрался, необходимо следить, чтобы максимальная калорийность ежедневного меню у мужчины была до 2300 ккал, у женщин – до 1500 ккал, у ребенка – от 1200 до 1950 ккал.
Это яйца, которые можно варить или готовить из них паровой омлет. Подобные блюда разрешено употреблять 2-3 раза в неделю.
Также худеть помогают диетические виды рыбы и мяса без кожи. Употребление жирной рыбы тоже допускается, но до двух раз в неделю.
Диета для пациентов с инсулинорезистентностью первоочередно включает в себя большое количество овощей, поскольку они обладают низким гликемическим индексов и небольшой калорийностью. Это зеленые овощи, капуста, морковь, свекла.
Нежирное мясо (курица, индейка), яйца, нежирная рыба обязательно должны присутствовать в диете. Кроме того, некоторые сорта жирной рыбы — форель, лосось, семга — рекомендовано включать в диету при инсулинорезистентности, поскольку в них содержится большое количество полиненасыщенных жирных кислот, которые помогают бороться с атеросклерозом и повышенным уровнем холестерина.
Сдобная выпечка, сладости, алкоголь в обязательном порядке исключаются из рациона. Сладкие ягоды и фрукты находятся под запретом.
Из круп разрешена гречка, овсянка, в ограниченном количестве рис. Разрешено употребление цельнозерновых и ржаных хлебобулочных изделий.
Рекомендуется включать в диету отруби.
Вся пища, которая содержит искусственные ароматизаторы, красители и усилители вкуса, отрицательно влияет на функционирование поджелудочной железы. К тому же, зачастую у таких продуктов довольно высокие значения как гликемического, так и инсулинового индекса. Поэтому исключить подобные продукты из своего меню необходимо всем пациентам, у которых были отмечены проблемы с эндокринной системой.
Кроме этого, больным с повышенным уровнем инсулина в крови необходимо исключить из своего рациона:
- печенье, шоколад, конфеты;
- хлебобулочные изделия (особенно из муки высшего и первого сортов);
- мясные и рыбные консервы;
- острые соусы, кетчуп, майонез;
- полуфабрикаты и фастфуд;
- копчености, сосиски и колбасные изделия;
- жирные сорта мяса;
- наваристые бульоны (в том числе грибные);
- сладкие газированные напитки;
- жирные кисломолочные продукты;
- крепкий кофе и чай, алкоголь.
Сладкие фрукты с высоким содержанием углеводов (арбуз, дыня, виноград) также повышают уровень продукции инсулина, поэтому на этапе нормализации самочувствия от них нужно полностью отказаться. Маринованные продукты и соленья тоже попадают в перечень нежелательных продуктов при данной патологии, поскольку они оказывают серьезную нагрузку на ослабленную поджелудочную железу.
Кроме диеты, для лечения гиперинсулинемии важно придерживаться здорового образа жизни в целом. Легкая физическая активность, здоровое питание и отказ от курения и алкоголя в большинстве случаев позволяют снизить уровень инсулина в крови без медикаментов и улучшить самочувствие больного
Меню
Ниже представлено примерное меню. Его можно придерживаться, а можно и изменить, согласно предпочтениям больного. Все блюда приготовлены только разрешенными способами – на пару, в микроволновой печи, запеченные в духовом шкафу, на гриле и отварные.
Количество соли лучше ограничить, так как она способствует задержки жидкости в организме, чем провоцирует нагрузку на почки. А многие органы и так отягощены данным заболеваниям. Не следует превышать норму – 10 грамм в день.
Так же необходимо помнить и о потреблении достаточного количества жидкости, минимум два литра в день. Можно рассчитать и индивидуальную норму – на одну съеденную калорию приходится один миллилитр воды.
При данном заболевании в качестве жидкости разрешена вода, чаи и кофе. Но чем же еще можно разнообразить рацион напитков? Довольно полезен шиповник при диабете и инсулинорезистентности. Его разрешено пить до 300 мл в день.
Понедельник:
- завтрак – омлет на пару, черный кофе со сливками;
- второй завтрак – фруктовый салат, заправленный несладким йогуртом, зеленый чай с сыром тофу;
- обед – гречневый суп на овощном бульоне, два ломтика ржаного хлеба, паровая куриная котлета, тушеная капуста с бурым рисом, травяной чай;
- полдник – творожное суфле с сухофруктами, зеленый чай;
- первый ужин – запеченный минтай с овощами, кофе со сливками;
- второй ужин – стакан ряженки.
Вторник:
- завтрак – творог, зеленый кофе со сливками;
- второй завтрак – тушеные овощи, отварное яйцо, зеленый чай;
- обед – овощной суп, перловка с отварной куриной грудкой, ломтик ржаного хлеба, черный чай;
- полдник – фруктовый салат;
- первый ужин – тефтели из бурого риса и индейки с томатной подливой, зеленый кофе;
- второй ужин – стакан простокваши.
Среда:
- первый завтрак – кефир, 150 грамм черники;
- второй завтрак – овсяная каша с сухофруктами (курага, чернослив), два печенья на фруктозе, зеленый чай;
- обед – суп с перловкой, баклажаны, тушенные с помидорами и луком, запеченный хек, кофе со сливками;
- полдник – овощной салат, ломтик ржаного хлеба;
- первый ужин – гречка с печеночной котлетой, зеленый чай;
- второй ужин – обезжиренный творог, чай.
Четверг:
- первый завтрак – фруктовый салат, чай;
- второй завтрак – омлет на пару с овощами, зеленый кофе;
- обед – овощной суп, плов из бурого риса и курятины, ломтик ржаного хлеба, зеленый чай;
- полдник – сыр тофу, чай;
- первый ужин – тушеные овощи, паровая котлета, зеленый чай;
- второй ужин – стакан простокваши.
Пятница:
- первый завтрак – творожное суфле, чай;
- второй завтрак – салат из топинамбура, моркови и сыра тофу, ломтик ржаного хлеба, отвар из шиповника;
- обед – пшенный суп, рыбная паровая котлета с перловкой, зеленый кофе со сливками;
- полдник может включать салат из топинамбура для диабетиков например такой — топинамбур, морковь, яйцо, заправленные оливковым маслом;
- первый ужин – отварное яйцо, капуста, тушенная в томатном соке, ломтик ржаного хлеба, чай;
- второй ужин – стакан кефира.
Суббота:
- первый завтрак – фруктовый салат, отвар из шиповника;
- второй завтрак – омлет на пару, овощной салат, зеленый чай;
- обед – гречневый суп, печеночная котлета с бурым рисом, ломтик ржаного хлеба, чай;
- полдник – обезжиренный творог, зеленый кофе;
- первый ужин – минтай, запеченный на овощной подушке, ломтик ржаного хлеба, зеленый чай;
- второй ужин – стакан ряженки.
Воскресенье:
- первый завтрак – ломтик ржаного хлеба с сыром тофу, зеленый кофе со сливками;
- второй завтрак – овощной салат, отварное яйцо;
- обед – гороховый суп, отварной говяжий язык с гречкой, ломтик ржаного хлеба, отвар из шиповника;
- полдник – обезжиренный творог с сухофруктами, чай;
- первый ужин – тефтели с томатной подливой, зеленый кофе со сливками;
- второй ужин – стакан простокваши.
В видео в этой статье продолжена тема питания при инсулинорезистентности.
Уровень сахара
Мужчина
Женщина
Укажите Ваш сахар или выберите пол для получения рекомендаций
Укажите возраст мужчины
Укажите возраст женщины
Последние обсуждения:
Зачем нужна диета
Инсулинорезистентность – это снижение реакции клеток и тканей организма на инсулин, вне зависимости выработан он организмом или введен путем инъекции. Получается, что на поступившую в кровь глюкозу, поджелудочная железа вырабатывает инсулин, но он не воспринимается клетками.
Вследствие этого сахар в крови повышается и поджелудочная железа воспринимает это, как потребность в еще большем инсулине и вырабатывает его дополнительно. Выходит, что поджелудочная железа работает на износ.
Инсулинорезистентность приводит к абдоминальному ожирению, при этом человек испытывает частое чувство голода, усталость и раздражительность. Диагностировать заболевание можно путем анализов, главные критерии – это показатель холестерина и глюкозы в крови. Так же врач составляет анамнез пациента.
Диета при данном заболевании выступает ключевой терапией в лечении, уже через неделю диетотерапии у пациента значительно улучшается самочувствие. Но если же не придерживаться правильного питания, возможны такие последствия:
- развитие диабета второго типа (инсулиновая независимость);
- гипергликемия;
- атеросклероз;
- инфаркт;
- инсульт.
Выбор меню
Решив избавиться от инсулинорезистентности, следует тщательно спланировать меню. Несмотря на разнообразие разрешённых продуктов, питаться только ими сложно. Ведь большинство людей привыкло к кашам, картошке, макаронам.
В первые 2 недели терапии можно кушать уху, супы из сельдерея, авокадо, тыквы. Творог и йогурт можно сочетать с фруктами/ягодами из списка невредной еды.
Из овощей и зелени хорошо делать салаты. Разрешена также квашеная капуста.
При появлении улучшений рацион расширяется гречневой кашей, вареным диким рисом, овсянкой. Добавляется цельнозерновой хлеб. Меню можно разнообразить также борщом, творожным суфле, супами, засыпанными крупой.
Врачи рекомендуют совместно с диетологом составить меню на каждый день недели, иначе пациент быстро откажется от такого питания. Ведь при ограниченном выборе блюд многие уже на третий день начинают страдать от однообразия. И потом срываются на вредную еду.
Причины

Однако заболеванию могут способствовать наследственная предрасположенность и пагубные привычки в образе жизни, такие как:
- избыточный вес;
- гиподинамия;
- несбалансированная диета с высоким содержанием жиров.
Преимущественно сидячий образ жизни и связанная с ним физическая инертность представляют собой еще один фактор риска развития резистентности к инсулину.
Исследования показали, что 65-70% всех людей с избыточным весом являются инсулинорезистентными.
Частое употребление сладостей, газированных напитков и продуктов с низким содержанием питательных веществ в значительной степени увеличивают риски заболевания.
Поскольку из-за неправильного режима питания всегда наблюдается сильный рост сахара в крови, поджелудочная железа должна обеспечивать большой объем инсулина.
Если организм подвергается воздействию этих высоких уровней инсулина в течение многих лет, это неизбежно приводит к развитию инсулинорезистентности.
Что такое синдром Рабсона-Менденхолла
Синдром Рабсона-Менденхолла – это врожденная (генетическая) форма инсулинорезистентности. Характеризуется высоким уровнем глюкозы и инсулина в крови. Возникающий сахарный диабет 2 типа имеет тяжелое течение. Он практически не поддается лечению таблетками и гормонами. Многие дети погибают еще во младенческом возрасте.
Максимальные проявления отмечаются на 3 году жизни:
- складки кожи черного цвета;
- на теле усиленно растут волосы;
- зубной ряд искривлен, может быть двойным;
- ребенок низкорослый, истощавший, живот выпячен;
- руки и стопы с крупными складками.
Из-за инсулинорезистентности преобладает действие мужских половых гормонов. У мальчиков начинается раннее созревание, а у девочек увеличен клитор, растут волосы на лице и теле, в яичниках множество кист. До зрелого возраста доживают единицы. Лечение проводится при помощи низкоуглеводной диеты, Сиофора, инсулиноподобного фактора роста, лептина.
Симптомы патологии
Прежде чем выяснять, как следует питаться, чтобы повысить восприимчивость тканей к гормонам поджелудочной железы, надо убедиться, что у вас инсулинорезистентность. К симптомам патологии относят:
появление сонливости после приёма пищи;
учащение метеоризма;
рассеянное внимание;
накопление жира в области талии и живота;
частое чувство голода;
депрессивные расстройства.
При данных признаках пройдите полноценное обследование.
Для постановки точного диагноза, нужно проверить:
- есть ли в моче белок;
- уровень триглециридов;
- концентрацию глюкозы;
- соотношение хорошего и плохого холестерина.
Подтвердить резистентность тканей можно с помощью специально рассчитанных индексов:
- показатель HOMAIR должен быть не больше 2,7;
- критерий CARO – менее 0,33.
Если их значения выше, то ткани плохо усваивают инсулин. В этом случае все силы должны быть направлены на уменьшение веса пациента. Но учтите, к сдаче анализов следует правильно подготовиться. Только в этом случае они будут информативными.
Перед забором крови на исследование необходимо:
- 8-12 часов не употреблять пищу;
- отказаться от курения за 30 минут до забора материала;
- избегать физических нагрузок, стрессов накануне проведения анализа.
О приёме любых медикаментов следует сообщить врачу, они могут повлиять на результаты анализов.
Пациенты должны знать, что при диагностированной резистентности к инсулину отчаиваться не стоит. Это довольно серьёзная патология, но справиться с ней можно с помощью правильной низкоуглеводной диеты, физических нагрузок.
Кушать нужно продукты, у которых низкий гликемический индекс. В рационе основной упор делается на них. При нормализации состояния больного меню расширяется. Включаются продукты со средним ГИ. Похудение на 10% значительно улучшает самочувствие и прогноз для пациента.
На протяжении многих лет и десятилетий в мире появилось и продолжают появляться огромное количество самые разные диеты для здоровья и методики похудения. Рассмотрим проверенную многократно, и как утверждает её создатель, немецкий доктор Детлеф Папе, способ похудения во сне — инсулиновая диета.
Перечень запрещённых продуктов
Диабетики и люди с инсулинорезистентностью должны понимать, что нарушать диету до улучшения и стабилизации состояния нельзя. Иначе все старания будут напрасны. Пока не удастся добиться нормализации показателей крови надо полностью исключить из рациона:
- белый хлеб, лаваш, сухари, кукурузные хлопья;
- рис (кроме дикого), картофель, пшено, перловку;
- муку, крахмал;
- чипсы, порошковое пюре, крекеры;
- макароны;
- конфеты, леденцы, мед;
- черешню, бананы, консервированные ягоды и фрукты;
- кокосовое молоко;
- кефир с жирностью менее 1,5%;
- кетчуп;
- пиво, соки, вина, ликеры, лимонады и любые напитки с сахаром.
Если добавлять их в рацион, то избавиться от резистентности к инсулину будет сложно. При таком питании получится хорошо похудеть, поэтому количество жировых тканей уменьшится и восприимчивость клеток к гормону повысится.