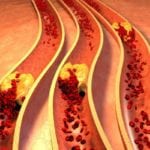
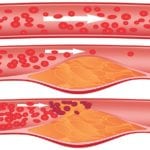
Атеросклероз – это хроническое, неуклонно прогрессирующее заболевание артерий, при котором в сосудистой стенке накапливается избыток холестерина и формирует бляшки.
Постоянное наслоение новых веществ на уже имеющуюся бляшку приводит к хроническому воспалительному процессу в сосуде, истончению его стенки и сужению его просвета.
Очень важен последний фактор, потому что сужение сосудистого просвета приводит к нарушению кровообращения и ишемии (недостатку кислорода) соответствующих органов.
Основными органами, которые от этого страдают, являются головной мозг, сердце, почки, кишечник и нижние конечности.
Причины развития заболевания
Развитию атеросклероза может способствовать множество причин. На современном этапе исследованиями достоверно не остановлены первопричины, способствующие развитию болезни. Исследователи выделяют ряд факторов способных спровоцировать появление недуга.
Среди них особенно выделяют следующие факторы риска:
- Генетическая предрасположенность – очень часто наблюдается заболеваемость атеросклерозом у близких родственников. Это называется «отягощенный семейный анамнез»;
- Лишний вес – никому не полезно прибавлять килограммы, а уж для атеросклероза это просто прекрасное условие, так как при ожирении нарушаются все виды обмена веществ, в том числе и липидный;
- Злоупотребление спиртными напитками – оно негативно влияет на все органы и сосуды, постепенно изменяя их структуру;
- Курение – никотин плохо воздействует на легкие, увеличивает проницаемость сосудистой стенки, делает ее более ломкой и менее эластичной;
- Мужчины начинают замечать первые проявления атеросклероза в среднем на 10 лет раньше, чем женщины, и болеют в четыре раза чаще;
- Возраст – он играет не последнюю роль в развитии заболевания, потому что после 40 лет организм становится бол подверженным патологическим процессам;
- Сахарный диабет – пожалуй, одна из самых опасных причин, потому что при диабете развивается поражение мелких и крупных сосудов (микро- и макроангиопатия), что только способствует отложению атеросклеротических бляшек в их стенках;
- Малоподвижный образ жизни – при малом количестве физических нагрузок любой человек постепенно начинает набирать вес, а далее процесс уже известен;
- Любые нарушения липидного обмена, в частности – уменьшение концентрации липопротеинов высокой плотности, которые являются «хорошим», не атерогенным холестерином;
- Метаболический синдром – это обобщенное название таких проявлений, как гипертоническая болезнь, ожирение по среднему типу (жировых отложений больше всего в области живота), высокий уровень триглицеридов и нарушение толерантности к глюкозе (может быть предвестником сахарного диабета);
- Частые стрессы, переживания, эмоциональные перегрузки – из-за них часто повышается давление, а сосуды, в свою очередь, подвергаются сильному спазму.
Следует отдельно отметить, что при наличии следующих заболеваний атеросклероз протекает с выраженной клинической картиной и более тяжело.
Такими заболеваниями являются следующие:
- Сахарный диабет;
- Артериальная гипертензия;
- Ожирение;
- Болезнь Рейно;
- Мерцательная аритмия;
Помимо этого к этой группе болезней относятся пороки сердечно-сосудистой системы.
Характерная симптоматика атеросклероза
Клинические признаки атеросклероза зависят, в первую очередь, от места отложения атеросклеротических бляшек, то есть от того, какой сосуд пострадал. В организме человека медиками развитие заболевания фиксируется в четко локализованных зонах. Заболеванию подвержены сосуды большого и среднего калибра имеющие развитый гладкомышечный слой.
Такими сосудами в организме являются:
- Коронарные артерии.
- Аорта.
- Церебральные сосуды.
- Мезентериальные (или брыжеечные) артерии.
- Почечные артерии.
- Артерии нижних конечностей.
Каждая из разновидностей артериальных сосудов имеет свои особенности в анатомическом строении.
Особенности анатомического строения оказывают существенное влияние на течение заболевания и его основные проявления в организме, подвергшемуся патологическим изменениям.
В зависимости от того какие сосуды поражены выделяют несколько разновидностей патологии, которые отличаются появлением в процессе прогрессирования характерными симптоматическими признаками.
Характеристика сосудов и характерные проявления атеросклероза
Стенокардия – это прямое проявление ишемической болезни сердца (ИБС), при котором больные ощущают сильную жгучую, сдавливающую боль за грудиной, одышку и страх смерти. Стенокардию называют «грудной жабой».
Подобные симптомы зачастую возникают при физических нагрузках различной интенсивности, однако при тяжелых запущенных процессах они могут беспокоить и в покое. Тогда выставляют диагноз «стенокардия покоя». Массивное поражение артерий может привести к инфаркту миокарда – омертвлению «некрозу» участка миокарда. К сожалению, примерно в половине случаев инфаркт может привести к смерти.
Аорта – наиболее часто страдает дуга аорты. При этом жалобы больных могут быть неопределенными, к примеру, на головокружения, общую слабость, иногда обмороки, небольшие боли в груди.
Церебральные артерии (сосуды головного мозга) – имеет четко выраженную симптоматику. Больных беспокоят нарушения памяти, они становятся очень обидчивыми, настроение их часто меняется. Могут быть головные боли и преходящие нарушения мозгового кровообращения (транзиторные ишемические атаки). Для таких больных характерен признак Рибо: они могут достоверно вспомнить события десятилетней давности, но почти никогда не смогут рассказать, что происходило день или два назад. Последствия таких нарушений весьма неблагоприятны – может развиться инсульт (отмирание участка головного мозга).
Мезентериальные (или брыжеечные) артерии – при этом поражаются сосуды, проходящие в брыжейке кишечника. Такой процесс встречается сравнительно нечасто. Людей будут беспокоить жгучие боли в животе, нарушения пищеварения (запор либо диарея). Крайним исходом может быть инфаркт кишечника, а в дальнейшем гангрена.
Почечные артерии – это весьма серьезный процесс. Первым делом у больных начинает повышаться давление, и его почти невозможно снизить с помощью лекарств. Это так называемая почечная (вторичная, симптоматическая) гипертензия. Также могут быть боли в области поясницы, незначительные нарушения мочеиспускания. Массивный процесс может привести к развитию почечной недостаточности.
Артерии нижних конечностей – к ним относятся бедренная, подколенная, большеберцовая и артерия тыла стопы. Атеросклероз их чаще всего бывает облитерирующим, то есть закупоривающим просвет сосуда.
Первым симптомом является синдром «перемежающейся хромоты» — больные не могут долго ходить без остановки. Они вынуждены часто останавливаться, потому что жалуются на онемение стоп и голеней, ощущение сильного жжения в них, побледнение кожи или даже синюшность, чувство «мурашек». Что касается других жалоб, то часто беспокоят нарушение роста волос на ногах, истончение кожных покровов, появление длительно незаживающих трофических язв, изменение формы и окраски ногтей.
Любые минимальные повреждения кожи приводят к трофическим язвам, которые в дальнейшем могут перерасти в гангрену. Это особенно опасно для диабетиков, и поэтому им настоятельно рекомендуется беречь ноги, носить свободную не натирающую обувь, не переохлаждать стопы и максимально ухаживать за ними.
Также может исчезать пульсация периферических артерий нижних конечностей.
Диагностические критерии атеросклероза

Среди лабораторных методов исследования отдается предпочтение биохимическому анализу крови, который позволит оценить уровень общего холестерина. Зачастую при атеросклерозе он будет повышен. Норма общего холестерина – 2,8-5,2 ммоль/л. Для более подробной картины липидного состава крови назначают липидограмму. В ней отображаются уровни всех видов липидов нашего организма:
- общего холестерина;
- липопротеинов низкой плотности («плохого» холестерина);
- липопротеинов очень низкой плотности;
- липопротеинов промежуточной плотности;
- липопротеинов высокой плотности («хорошего» холестерина);
- триглицеридов;
- хиломикронов.
Характерные изменения в липидограмме заключаются в повышении уровня липопротеинов низкой плотности и снижении количества липопротеинов высокой плотности.
Для более точной визуализации больных направляют на ангиографию (исследование сосудов с введением контрастного вещества), внутрисосудистое ультразвуковое исследование, компьютерную томографию (КТ) и магнитно-резонансную томографию (МРТ).
Эти методы позволяют увидеть наличие всевозможных изменений в структуре сосудов, определить степень их стенозирования (сужения) и предупредить дальнейшие поражения.
Лечебная тактика при атеросклерозе
Проведение терапии требует большой выдержки от больного и его лечащего врача.
Лечение болезни требует соблюдения четкой этапности и комплексного подхода.
В процессе проведения терапии применяется:
- Медикаментозное лечение.
- Диетотерапия.
- Рациональные физические нагрузки.
- Применение народных средств (по желанию).
- Профилактика распространения процесса.
Медикаментозное лечение атеросклероза подразумевает применение гиполипидемических препаратов (понижающих уровень липидов, в частности холестерина).
Это такие группы лекарств, как Статины (Аторвастатин, Розувастатин, Акорта), Фибраты (Фенофибрат, Безофибрат), анионообменные смолы (Холестирамин, Колестипол) и препараты никотиновой кислоты (Никотинамид, витамин В3).
Препараты лучше всего выпивать перед сном, так как наибольшее количество холестерина производится нашим организмом именно в ночное время. Также рекомендуется применение витаминных комплексов, минералов и микроэлементов, которые помогут улучшить кровообращение и минимизировать расстройства. Неплохо действуют спазмолитики (Папаверин, Но-Шпа), которые расширяют сосуды.
Диета при повышенном холестерине предусматривает исключение из рациона копченых, соленых, жареных блюд, любого фаст-фуда, сладостей, большого количества соли, бобовых, жирных сортов мяса. Вместо этого рекомендуется кушать побольше свежих овощей и фруктов, различных ягод, нежирных сортов мяса, морепродуктов и пить не менее полутора литров очищенной воды в день.
Физические нагрузки необходимы для снижения веса и общего укрепления организма. Лишний вес – это прямой фактор риска развития сахарного диабета второго типа, при котором сосуды и так страдают, а уж атеросклеротическое поражение не пойдет им на пользу. В таком случае рекомендуется ежедневная ходьба на протяжении минимум получаса в день. Можно делать легкие пробежки, не слишком интенсивные физические упражнения по типу легкого фитнесса.
Народные средства очень хороши для лечения в домашних условиях. Это могут быть семена льна, льняное масло, настои и отвары из различных трав. Подойдут и биологически активные добавки (БАДы).
Профилактика атеросклероза заключается в предотвращении прогрессирования заболевания. Для этого необходимо отказаться от вредных привычек (употребления алкоголя и табакокурения), систематически заниматься спортом, соблюдать диету и меньше нервничать.
Патогенез атеросклероза рассмотрен в видео в этой статье.
https://www.youtube.com/watch?v=7BjrdkWAJLI


