Заболеваемость сахарным диабетом растет в геометрической прогрессии, что позволяет назвать его глобальной эпидемией. Из числа всех заболевших 90% приходится на сахарный диабет 2 типа, который вызывает ожирение, низкая физическая активность и наследственная предрасположенность.
Эти же факторы способствуют развитию болезней сердца, почек, поджелудочной железы. Возникновение сопутствующих заболеваний при сахарном диабете ухудшает состояние больных.
Диабет снижает восстановительные и репаративные процессы в организме, иммунную защиту. При этом лечение любых заболеваний должно быть скоординировано с сахароснижающей терапией.
Диабет и сердечно-сосудистые заболевания

Факторы риска болезней сердца, такие как артериальная гипертония, ожирение и нарушение липидного обмена у диабетиков встречаются очень часто. Сам диабет является фактором риска инфаркта миокарда при ишемической болезни сердца (ИБС).
Многими кардиологами и эндокринологами сахарный диабет рассматривается как эквивалент ишемии сердца. Поэтому при обследовании больных диабетом обязательно назначают дополнительный комплекс исследования сердца и показателей жирового обмена, даже при отсутствии клинической картины ИБС.
Причинами развития болезней сердца и сосудов при диабете являются:
- Гиперхолестеринемия – повышение уровня холестерина на 1 ммоль/л увеличивает риск сердечно-сосудистых болезней на 60%.
- Снижение в крови липопротеинов высокой плотности
- Гиперглиемия и повышение гликозилированного гемоглобина.
- Повышение артериального давления на 10 мм. рт. ст. повышает риск ишемической болезни сердца на 15%.
- Курение увеличивает сосудистую патологию на 41% по отношению к некурящим.
Основное направление профилактики болезней сердца и сосудов состоит в снижении уровня сахара в крови до 5-7 ммоль/л, через два часа до 10. При этом гликозилированный гемоглобин должен быть не больше 7 %. Это может быть достигнуто при постоянном контроле уровня глюкозы и употреблении продуктов с низким гликемическим индексом.

Артериальное давление должно поддерживаться на уровне менее 130/80 мм рт. ст. Такие показатели существенно понижают риск инфаркта миокарда и инсульта, а также смертности и инвалидизации больных.
Назначение препаратов для снижения давления у больных диабетом должно быть с учетом их действия на углеводный и жировой обмен, защищать почечную ткань и не влиять на проявления гипогликемии. Для этого используются такие группы препаратов:
- Ингибиторы АПФ (ангиотензинпревращающего фермента) назначаются при появлении белка в моче, их применение снижает риск развития диабета 2 типа (повышают чувствительность к инсулину. К ним относятся: Энап, Рамиприл, Лизиноприл, Каптоприл.
- Блокаторы рецепторов ангиотензина 2. Обладают свойствами предыдущей группы препаратов, защищают стенки сосудов и почки. Это препараты Теветен, Апровель, Козаар, Лориста, Микардис, Вальсакор, Эксфорж.
- Блокаторы кальциевых каналов – Верапамил, Нифидепин, Дилтиазем.
- Диуретики – Фуросемид, Трифас.
- Стимуляторы имидиазолиновых рецепторов снижают активность симпатической нервной системы и одновременно повышают чувствительность тканей к инсулину. К ним относятся Физиотенс и Альбарел.
Чаще всего используют комбинированную терапию препаратами из разных групп.
Для лечения дислипидемии пациентам рекомендуется ограничить в диете животные жиры – свинину, баранину, субпродукты, жирную сметану, сливки и творог, снизить употребление сливочного масла и одновременно есть больше овощей в свежем виде, несладких фруктов, включать в рацион отруби, рыбу и растительное масло.
Для профилактики прогрессирования диабета и поражения сосудов нужно поддерживать такие показатели (в ммоль/л): липропротеины низкой плотности ниже 2,6; высокой – больше 1,1; триглицериды – меньше 1,7.
Если диетой добиться таких показателей не удалось, то дополнительно назначаются препараты статинов: Зокор, Крестор, Липримар.
Ожирение и сахарный диабет

Накопление жира прогрессирует при развитии устойчивости тканей к инсулину. Чем выше степень резистентности, тем больше инсулина вырабатывает поджелудочная железа, тем самым увеличивая запасы жира в организме.
Кроме усиленного накопления жира генетически может передаваться дефицит серотонина. Это способствует постоянному чувству угнетенности, подавленности, тоски и голода. Прием углеводной пищи повышает настроение и избавляет на время от тягостных симптомов. Переедание сладкого и мучного усиливает риск диабета и ожирения.
Ведущими механизмами в поддержании нарушений метаболизма является неправильная диета, нерегулярный прием пищи, стрессы и переедание после них, недосыпание и отсутствие физической активности.
Кроме косметического дефекта, ожирение нарушает работу внутренних органов, что проявляется в виде:
- Ишемической болезни и миокадиопатии.
- Нарушении пищеварения – желчнокаменной болезнь и панкреатита.
- Жировой дистрофии печени.
- Болезней суставов.
- Отсутствии менструаций у женщин.
- Снижении потенции у мужчин.
- Тяжелому течению гипертонии.
Опасность простых углеводов при ожирении и диабете состоит в формировании зависимости и трудности ограничения их в рационе. Формируется замкнутый круг: тяга к сладостям – переедание – повышение глюкозы в крови – выброс инсулина – отложение углеводов в жировые запасы при участии инсулина – падение глюкозы – желание съесть сладости.
Одним из методов преодоления зависимости от углеводов является прием пиколината хрома в течении 3-4 недель. Кроме этого, применяется лечение сахароснижающими препаратами – Метформином, Глюкобаем. Больным с высокой продукцией собственного инсулина даже при высокой гипергликемии заместительная терапия препаратами инсулина не показана.
Самое эффективное средство для снижения веса и уровня сахара в крови – низкоуглеводная диета. В нее входят такие продукты: нежирное мясо, птица, яйца, сыр. Основу меню должны составлять рыба в отварном или запеченном виде, морепродукты, овощи.
Из овощей полезнее всего готовить свежие салаты из капусты, зелени, огурцов, томатов и сладкого перца.
Жировая дистрофия печени и сахарный диабет
При сахарном диабете развивается повышенное образование кетоновых тел в результате нарушения углеводного обмена. Они могут накапливаться в тканях печени. Влиять на отложение жира может избыток свободных жирных кислот, всасывающихся в кишечнике и поступающих в кровеносную систему, а затем и в печень
У здоровых людей жирные кислоты используются для получения энергии, а при диабете 2 типа инсулин, который вырабатывается в поджелудочной железе в повышенных количествах, тормозит этот процесс и стимулирует накопление жира в печени.
При ожирении, сопутствующем диабету, жировой гепатоз возникает гораздо чаще, и является одним из признаков дисметаболического синдрома. Из-за свойства печени накапливать жир ухудшается пищеварение и реакция на лекарственные препараты.
Клинические симптомы жирового гепатоза часто никак не проявляются. Может беспокоить тяжесть в правом подреберье, усиливающаяся при физической нагрузке. При прощупывании болезненность может проявляться только при быстром накоплении жира в случае декомпенсированного диабета.
Постановка диагноза проводится на основании таких признаков:
- УЗИ, компьютерной томография – неоднородная структура, увеличение размеров.
- Активность сывороточных ферментов печени повышена.
- Повышение холестерина и триглицеридов в крови.
Лечение жирового гепатоза проводится диетой с включением липотропных продуктов: овсяной крупы, рыба, творог, морепродукты, соя, кефир, йогурт, растительное масло холодного отжима. Помогает вывести избыток жиров и холестерина пища с содержанием клетчатки и пектина. Поэтому в рационе должно быть много овощей. При склонности к запорам в блюда желательно добавлять отруби.
Из медикаментов используются гепатопротекторы – Гепабене, Эссенциале, Эссливер, Глутаргин и Берлитион.
Инфекционные заболевания при сахарном диабете
Существуют инфекционные заболевания, которые никогда не встречаются у лиц без нарушений обмена углеводов – злокачественный наружный отит, эмфизематозные варианты холецистита, пиелонефрита и цистита, диабетическая стопа.
Больные диабетом болеют инфекционными болезнями в 1,5 раза чаще, чем остальные. Это связано с общими и местными нарушениями защиты от инфекций. К общим относится нарушения функций лейкоцитов по уничтожению бактерий – снижение движения, фагоцитоза, активности Т-киллеров.
Местные факторы связаны с развитием поражения сосудов – микро- и макроангиопатии, невропатии, что ухудшает очищение и восстановление поврежденных органов от микробов и их токсинов.
Тяжелое течение болезней обусловлено также нарушенной реакцией на антимикробные препараты. При повышенном уровне липопротеинов, холестерина и жирных кислот, они связываются с белками крови, которые должны транспортировать лекарственные препараты. Поэтому у больных диабетом доставка антибиотиков в очаг поражения снижена.
Особенностью пневмонии при диабете является риск развития бактериемии, которая приводит к смертельному исходу. Возбудителями чаще всего являются стафилококки, клебсиеллы и стрептококки. На фоне пневмонии у больных нередко развивается диабетический кетоацидоз. При тяжелых формах показана антибиотикотерапия с использованием бета-лактамов и фторхинолонов.
Пиелонефрит протекает обычно в виде двухстороннего поражения почек. Назначаются антибиотики только внутримышечно или внутривенно: Ципрофлоксацин, Цефтриаксон, Левофлоксацин. Обязательно с антибиотиками применяются противогрибковые препараты для профилактики кандидоза.
Самой частой локализацией инфекции мягких тканей является диабетическая стопа. Это связано с такими причинами:
- Сниженной чувствительностью к повреждению.
- Частыми грибковыми инфекциями.
- Нарушением кровообращения в ногах.
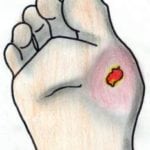
Нетяжелая форма протекает в виде поверхностной язвы с воспалением подкожной клетчатки шириной менее 2 см, общих симптомов интоксикации нет. Показана хирургическая обработка раны и назначение антибиотиков: Цефалексина, Клиндамицина. Возможен прием внутрь.
Тяжелый инфекции проявляются глубокими язвами с обширным поражением окружающих тканей, общей интоксикацией и снижением кровообращения в пораженном участке. В крови обычно отмечаются высокие показатели уровня глюкозы. Для исключения остеомиелита проводят взятие биопсии костной ткани.
Антибиотики вводятся внутривенно и внутримышечно: Амоксиклав, Ванкомицин, Меронем. Длительность лечения не меньше месяца. При неэффективности консервативных методов лечения проводят частичную или полную ампутацию пораженных тканей.
При сахарном диабете одной из распространенных инфекция является кандидоз кожных покровов и слизистых оболочек. Самые частые локализации грибковых поражений:
- Паховая область.
- Складки под молочными железами.
- Подмышечные впадины.
При недостаточной компенсации сахарного диабета может возникать кандидоз при диабете ротовой полости в виде появления белого налета, сопровождаемый болезненностью и жжением. При распространении на пищевод может быть затруднение при глотании. Чаще всего кандидозы проявляются в области половых органов.
Лечение кандидоза проводится местно с использованием противогрибковых мазей и свечей у женщин. Местное использование сочетают с приемом курсами Флуконазола. При развитии устойчивости к нему переходят на Итраконазол или Кетоконазол.
Успех антибактериальной терапии зависит от степени компенсации сахарного диабета. Больным с инфекционными заболеваниями при втором типе диабета показано назначение инсулина курсами или перевод на него до окончания лечения сопутствующего заболевания. Видео в этой статье дополнительно расскажет о жизни при диабете.



